Dacă ar exista un clasament “Most Famous” al afecțiunilor dermatologice, dermatita atopică s-ar clasa confortabil în Top 3 – probabil surclasată doar de acnee… “Popularitatea” ei se datorează faptului că este o problemă extrem de frecventă (aproximativ 20% din populația pediatrică și 3% din populația adultă e diagnosticată cu dermită atopică). Despre cauze, simptome și tratament ne-a vorbit Dr. Lavinia Oroș, medic primar dermatologie și cu competență în Chirurgie dermatologică și Dermatoscopie.
Ce este dermatita atopică?
Dermită = afecțiune ce prezintă inflamație la nivelul pielii (există și alte dermite, pe lângă cea atopică, de ex. dermita seboreică banală – mătreața, dermita de scutec – iritativă).
Atopie = tendința, moștenită genetic, de a produce un răspuns imunitar exagerat la alergeni comuni. (provine din grecescul a-topos = fără loc, în afara locului, absurditate).
Această predispoziție se transmite genetic (de la părinți la copii), dar nu este contagioasă.
Simptomele dermatitei atopice
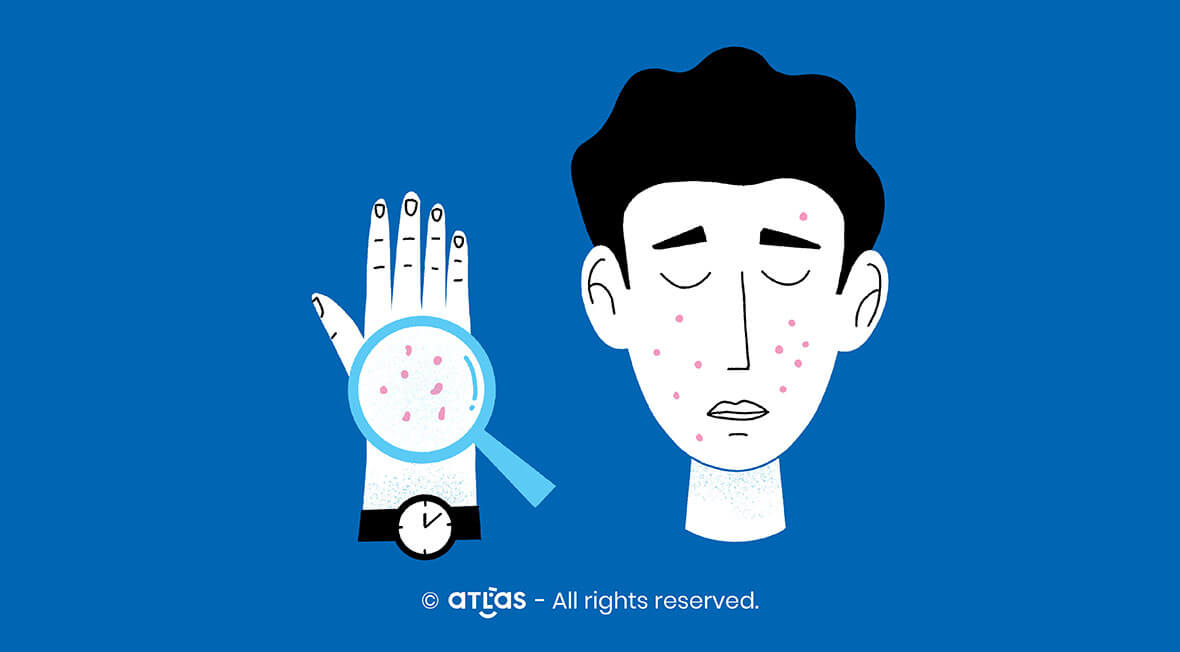
Dermita atopică (numită în literatura medicală anglo-saxonă “atopic eczema” sau pur și simplu “eczema”) este o afecțiune cronică inflamatorie a pielii, caracterizată prin:
- prurit (mâncărime la nivelul pielii); pruritul este deseori sever, putând deranja somnul și activitățile zilnice;
- grataj (scărpinare); adesea, pacienții prezintă și cruste, urme de zgârieturi, uneori cu suprainfecția ariilor afectate;
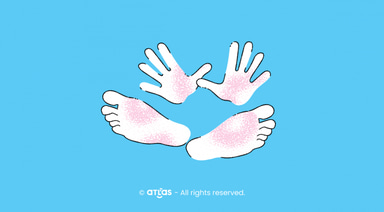
- leziuni specifice la nivelul pielii, cu aspect și topografie (localizare) specifice pe categorii de vârstă (formele de prezentare cele mai frecvent raportate sunt plăci/insule de piele uscată, cu roșeață, uneori cu vezicule cu lichid sau răni, alteori cu piele îngroșată); deseori apar exacerbări, urmate de perioade de aparentă acalmie;
- piele uscată (xeroză);
- status atopic (personal/la alți membri ai familiei);
- (adesea) debut la vârste mici (rareori înainte de vârsta de 4 luni, dar frecvent înainte de 2 ani);
- leziunile sunt prezente în special în perioada copilăriei (60% dintre pacienți se ameliorează substanțial până în adolescență, dar hipersensibilitatea pielii poate persista)
Atopia se poate manifesta ca:
- astm bronșic (cu hiperreactivitate la nivelul mucoasei respiratorii din căile respiratorii inferioare);
- rinită alergică (la nivelul mucoasei căilor respiratorii înalte) sau dermită atopică (cu manifestări la nivelul pielii);
- uneori pacienții cu dermită atopică vor dezvolta, suplimentar, și simptome respiratorii alergice (aproximativ o treime dintre pacienți);
- foarte adesea există și alți membri ai familiei cu probleme alergice.
Diagnosticul se pune pe baza aspectului pielii, prezența pruritului, identificarea contextului atopic – la un consult la medic; nu sunt obligatorii investigații din sânge sau teste cutanate (dar în cazuri selectate se pot efectua și teste suplimentare, deseori în colaborare cu un medic alergolog).
Cauzele dermatitei atipice
Opinia medicală actuală consideră dermatita atopică o afecțiune a sistemului imun (implicând în special limfocitele T Helper și eliberarea de citokine, cu apariția inflamației), ce asociază posibil mutații genetice ale proteinelor de la nivel cutanat și alterări ale microbiomului cutanat (“grădina zoologică” prezentă în mod normal pe suprafața pielii, alcătuită din bacterii și fungi banali).
Anomalii ale imunității
În dermatita atopică există un dezechilibru între populațiile de limfocite T Helper, iar inflamația generată de citokinele eliberate determină alterarea funcției de barieră a pielii, permițând accesul alergenilor și iritanților spre zone în mod normal inaccesibile, ceea ce va agrava suplimentar inflamația.
Anomalii genetice
Mutații genetice ce influențează expresia filagrinelor (proteine implicate în legarea fibrelor de keratină în piele) pot determina alterări ale funcției de barieră a pielii, uscăciune cutanată, modificări ale pH-ului cutanat (au fost identificate anomalii ale filagrinelor în cazuri de dermatita atopică severă, persistentă, cu debut la vârste foarte mici).
Anomalii ale microbiomului
Microbiomul cutanat divers, echilibrat, e asociat cu o piele sănatoasă (e ușor de făcut o analogie cu afecțiunile enterologice și alterarea florei intestinale); în dermita atopică dezechilibrul microbiomului explică apariția preferențială în anumite teritorii a leziunilor, colonizarea excesivă cu Stafilococcus aureus, extensia severă a unor patologii virale cutanate (de ex. herpes – eczema herpeticum, molluscum contagiosum).
Factori agravanți – ce trebuie evitați cu grijă, pe cât posibil
Factorii care agravează uscăciunea cutanată:
- băile frecvente, în special cu apă fierbinte,
- contactul cu apa cu duritate mare (apă dură),
- utilizarea de săpunuri și antiseptice/dezinfectante,
- umiditatea scăzută a mediului, sezonul rece (iarna),
- apa clorinată (bazin de înot, ștrand).
Recomandare – baie scurtă/duș, 1/zi sau 1/două zile (firește, recomandările sunt maleabile și se adaptează în funcție de nevoi), produse de spălare delicate (preferabil SynDet sau ulei de duș), evitarea supraîncălzirii, spălare după utilizarea bazinului, cu apă normală, emolient aplicat frecvent.
Factorii iritanți:
Substanțe a căror aplicare poate genera senzație de usturime sau mâncărime și poate declanșa leziuni tipice de dermită atopică, precum:
- săpun, detergenți de rufe,
- anumite fibre din îmbrăcăminte (lână, fibre sintetice, cusături, etichete),
- anumite creme (tratament/cosmetice),
- praf ambiental.
Recomandare – folosiți detergent în cantitate minimă, clătiți suplimentar rufele, evitați detergentul parfumat/balsam de rufe, folosiți obiecte de îmbrăcăminte din fibre naturale (bumbac/mătase), clătiți mâinile foarte bine după spălarea pe mâini cu săpun, folosiți mănuși de protecție (sau echipament, în general) când intrați în contact cu produse de curățenie, solvenți, detergenți, evitați aplicarea de creme nepotrivite (inclusiv produse din plante sau cosmetice nerecomandate)
Factorii infecțioși:
- colonizarea cu Staphylococcus aureus (extrem de frecvent întâlnită în dermita atopică, drept consecință a alterării barierei cutanate, cu frecventă suprainfecție a zonelor inflamate și agravare consecutivă);
- răspuns deficitar în fața unor infecții virale cutanate (herpes, molluscum contagiosum, veruci virale, infecție cutanată cu Coxsackie) cu forme severe, generalizate ale erupției virale;
- colonizare exagerată și alergie la unii fungi (de ex., la unii pacienți se pot identifica anticorpi IgE la Malassezia furfur, o ciupercă saprofită care colonizează în mod obișnuit zonele seboreice și scalpul);
- deseori apar exacerbări în timpul unor boli virale (de ex. respiratorii)
Recomandări – control al posibilelor colonizări cu microorganisme (medicul care vă urmărește poate cere să verificați exudatele nazal/faringian, uneori se recomandă tratament antibiotic oral sau local, alteori e nevoie de tratament antifungic local); evitarea contactului cu persoane care suferă de herpes activ/alte infecții virale.
Factori alergici
- deseori testele cutanate sau serologice la alergeni alimentari sau de mediu sunt pozitive la pacienții cu dermită atopică;
- nu toate aceste rezultate au relevanță pentru evoluția erupției cutanate;
- o treime dintre copiii cu eczemă suferă și de alergii alimentare (cel mai adesea la ouă, lapte de vacă, soia, grâu, alune sau pește, cu manifestări de tip urticarie/angioedem).
Recomandări – consultul alergologic e de mare ajutor pentru pacienții cu dermită atopică – pentru a identifica și evita potențiali alergeni periculoși (în unele cazuri) sau pentru a calma neliniștile părinților (în alte cazuri); evitarea unor anumite alimente/medicamente (de ex. cele cu conținut de salicilați, care pot crește eliberarea de histamină și astfel generează prurit); conduită specifică de diminuare a acarienilor (dacă medicul alergolog o recomandă); evitarea contactului cu alergeni topici.
Stresul
La toți pacienții (copii sau adulți) stresul psihic/fizic/social poate declanșa o exacerbare a simptomelor (inclusiv o boală concomitentă sau erupția dentară).
Recomandare – evitarea stresului (easier said than done :D)
Climatul
Marea majoritate a pacienților cu dermită atopică descriu agravări în sezonul rece și ameliorări semnificative în sezonul estival (expunerea la frig și aer uscat și contactul intim prelungit cu haine din timpul iernii agravează uscăciunea cutanată; vara, aerul e mai umed, pielea se hidratează prin sudorație, ultravioletele au un efect imunomodulator și posibil bactericid – cu ameliorarea uscăciunii cutanate și a inflamației).
Recomandări – menținerea unui ambient confortabil în timpul iernii, obiecte vestimentare alese cu grijă; expunere controlată la soare (se contraindică arsurile solare !! :D) cu o excepție -există persoane a căror dermatită atopică, fotosensibilă, se exacerbează vara, și care trebuie să evite expunerea la ultraviolete.
Cel mai potrivit tratament pentru dermatita atopică
Alterarea funcției de barieră a pielii duce la uscăciune cutanată (care e prezentă la toți pacienții cu dermită atopică, atât în perioadele de “flare-up” – exacerbare, cât și în perioadele de remisiune). De aceea tratamentul de bază e reprezentat de emoliente, aplicate frecvent și generos.
Tratamentul de fond
Cel mai important gest terapeutic este aplicarea regulată de emolient pe piele (produse dermatocosmetice sau medicale recomandate de către medic sau farmacist) – frecvent, generos, consecvent. Alegeți cea mai grasă textură de emolient, fără parfum, pe care o puteți tolera, aplicați ori de câte ori pielea este uscată – ideal de 2-3 ori/zi. Evitați contaminarea recipientului de emolient (preferabil nu introduceți mâna/degetele direct în recipient, ci serviți cantitatea de aplicat cu o spatulă).
Atenție – emolientele aplicate sunt inflamabile, deci evitați expunerea nesupravegheată la surse de foc sau căldură. Evitați cu orice preț gratajul (scărpinarea) – agravează întotdeauna erupția și, secundar, generează prurit suplimentar.
Folosiți produse dedicate pentru spălare (“soap substitutes” – SynDet = synthetic detergent) și obiecte vestimentare din materiale delicate (bumbac, mătase – există și obiecte din mătase tricotată, înregistrate ca dispozitiv medical de tratament nonfarmacologic în dermatita atopică)
Evitați contactul cu alergeni specifici (dacă medicul alergolog a recomandat astfel) șii contactul cu persoane ce suferă de herpes.
Tratamentul medical poate fi:
Topic (local)
- cel mai adesea (și cu cel mai mult succes) se folosesc dermatocorticoizi (alegerea duratei aplicării, potenței produsului, suprafeței de tratat – sunt la latitudinea medicului curant, care va ține cont de severitatea erupției, specificul zonelor de tratat, vârsta pacientului);
- o alternativă (mai ales pentru teritoriile delicate cum ar fi fața, plicile, sânii) sunt inhibitorii de calcineurină;
- uneori se impune folosirea unor antibiotice/antiseptice/antivirale/antifungice, în funcție de nevoi; unii pacienți răspund favorabil la tratamentul cu ultraviolete (fototerapie = e o procedură ce se poate folosi la cabinet/în clinici);
Oral
E rezervat cazurilor severe sau cu complicații (suprainfectate) – prescris și condus de către medicul specialist.
Dermatita atopică e o problemă de lungă durată. Pentru mare parte a pacienților, simptomele se atenuează în timp, uneori dispărând. Pacienții beneficiază de aplicarea regulată de emolient. Unii pacienți au nevoie – în timpul agravărilor pasagere – de medicație topică suplimentară. Unii au nevoie de medicație orală/injectabilă.
Tuturor pacienților, însă, le este recomandat sfatul unui medic.
Dacă vrei să nu mai suferi în tăcere și să ai un bun control asupra afecțiunilor pielii tale contactează un specialist dermatolog. Pielea ta va fi încântată!